L’arthrose fémoro-patellaire isolée
Isolated patellofemoral arthritis
Résumé
L’arthrose affecte moins le compartiment fémoro-patellaire que le compartiment fémorotibial. Comme l’arthrose fémoro-tibiale, elle atteint de façon prédominante la population féminine (72 %) et elle est plus souvent bilatérale, 51 % des patients ayant des symptômes au niveau du genou controlatéral. L’âge moyen au moment des premiers symptômes est de 46 ans. L’évolution radiologique est lente et les manifestations cliniques souvent tardives et cycliques. Le délai moyen pour passer du stade I d’Iwano au stade IV est de 18 ans.Quatre étiologies ont été identifiées :
• Abst textl’arthrose primitive (49 %) : le patient n’a pas d’antécédent orthopédique au niveau du genou et surtout n’a pas eu de luxation patellaire ;
• Abst textl’arthrose sur instabilité (33 %) : le patient a des antécédents confirmés de luxation patellaire ;
• Abst textl’arthrose post-traumatique : le patient a des antécédents de fracture patellaire (9 %) ;
• Abst textla chondrocalcinose (atteinte rhumatismale) [9 %].
Le principal facteur prédisposant est la présence d’une dysplasie de l’articulation fémoro-patellaire. Soixante-dix-huit pour cent des patients ont une dysplasie trochléenne avec un signe du croisement et beaucoup ont une dysplasie trochléenne de type B ou D.Le traitement doit prendre en compte l’évolution très lente de cette arthrose particulière, l’étiologie doit être déterminée, car l’histoire naturelle en dépend, avec une évolution plus lente vers la globalisation de l’arthrose dans les arthroses avec antécédent(s) de luxation. La prise en charge médicale doit être la première étape. La chirurgie non prothétique (patellectomie verticale externe, ostéotomies de la tubérosité tibiale antérieure) est une bonne option à un stade précoce. À un stade plus avancé, les interventions prothétiques partielles ou totales procurent fréquemment de bons résultats. La dysplasie fémoro-patellaire doit être analysée avec attention pour planifier un remplacement partiel, afin d’éviter les fréquentes complications fémoro-patellaires. La sélection du patient est primordiale. La technique chirurgicale doit s’adapter à l’importance de la dysplasie fémoro-patellaire et de l’usure osseuse.
Abstract – Isolated patellofemoral arthritis
Arthritis affects the patellofemoral joint less than the femorotibial compartments of the knee. Similar to arthritis of the femorotibial compartment, osteoarthritis of the patellofemoral joint is found predominantly in females (72%) with 51% of the patients having bilateral symptoms. The average age at the time of the first symptoms is 46 years. The radiological evolution is slow, with an average time interval of 18 years from Iwano stage I to stage IV. Four aetiologies have been identified :
• Abst textPrimary arthritis (49%) : patients have no musculoskeletal history related with the knee, more specifically no history of patella dislocation.
• Abst textOsteoarthritis secondary to instability (33%) : patients have a documented history of patella dislocation.
• Abst textPost-traumatic osteoarthritis (9%) : patients have a history of a patellar fracture.
Introduction
L’arthrose fémoro-patellaire, en excluant l’arthrose fémoro-patellaire médiale d’origine iatrogène, est une entité particulière au sein de l’arthrose du genou. Elle est moins fréquente que l’arthrose fémorotibiale et a des caractéristiques épidémiologiques spécifiques. Sa définition et son traitement se précisent au fil des années, mais les références bibliographiques sont encore peu nombreuses. Ahlbäck [4] a rapporté 35 % d’arthroses fémoro-patellaires isolées dans un travail sur les patella hautes. Falconnet, dans une thèse de médecine, a trouvé une prévalence de 15 %, mais ce n’est qu’avec le travail de McAlindon [33], en 1992, que des données épidémiologiques plus précises ont été publiées. Dans une étude de 2101 patients symptomatiques de plus de 55 ans, il a analysé 240 cas à l’aide des critères radiographiques de Kellgren et Lawrence [29]. Il a retrouvé une prévalence de 24 % chez les femmes et 11 % chez les hommes. Davies [15], dans une étude radiologique de 206 genoux chez 174 patients de plus de 40 ans, a retrouvé 9,2 % d’arthroses fémoro-patellaires isolées, avec une incidence au-delà de 60 ans de 13,6 % chez les femmes et 15,4 % chez les hommes. Dans une analyse systématique des lésions cartilagineuses observées en arthroscopie, qui ne sont pas synonymes d’arthrose vraie, Curl [14], sur 31 516 arthroscopies de genou, a retrouvé 21 % de lésions cartilagineuses de la patella et 15 % de lésions chondrales de la trochlée.
Étiologie
L’usure du cartilage articulaire est le résultat d’un déséquilibre mécanique à l’origine d’une surcharge de l’articulation ou de contraintes excessives sur celle-ci, entraînant un déséquilibre entre les phases liquide et solide du cartilage [24]. Les facteurs biologiques tels que la pression et la contrainte appliquées sur le cartilage redistribuent le liquide dans la matrice solide, faite de collagène et de glycosaminoglycanes. Cette phase solide est perméable. Toute modification de surface (fissures, clapets, lésions traumatiques directes) entraîne une diminution de pression de la phase liquide avec pour conséquence une rupture des liaisons collagéniques. Le cartilage de la patella est le plus épais de l’organisme, mais aussi le plus souple et le plus perméable.
On peut distinguer quatre étiologies à cette arthrose, d’après les travaux du symposium de la SOFCOT [5] sur l’arthrose fémoro-patellaire isolée qui a eu lieu en 2003. Les chiffres indiqués dans les paragraphes suivants en sont tirés.
Arthrose post-traumatique
C’est la plus facile à comprendre. Les fractures de la patella représentent de 0,5 à 1,7 % des fractures du genou [10]. L’évolution à long terme des fractures de la patella tend vers l’arthrose en raison :
• du mécanisme de la fracture : les chocs frontaux avec écrasement du cartilage et comminution du foyer de fracture sont arthrogènes ;
Cette étiologie représentait 9 % des arthroses fémoro-patellaires isolées [24]. L’aspect radiologique de cette arthrose est très particulier, avec des cals vicieux et l’apparition à long terme d’une patella magna.
Chondrocalcinose
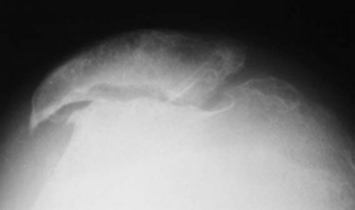
Cette étiologie représentait 9 % des arthroses fémoro-patellaires isolées [24]. La spécificité radiologique de cette forme d’arthrose consiste en une patella très fine, avec un aspect cranté de l’interligne articulaire qui occupe toute la surface articulaire (figure 1).
Arthrose fémoro-patellaire isolée sur instabilité rotulienne
Elle concerne les patients qui ont des antécédents de luxation vraie de patella et qui vont développer une arthrose au cours de leur existence. Cette étiologie représentait 33 % des arthroses fémoro-patellaires isolées [24].
Cette forme d’arthrose est la plus intéressante du point de vue étiologique, car c’est peut-être dans ces cas que l’on peut discuter un traitement préventif. La proportion d’arthroses avec antécédents d’instabilité rotulienne objective est variable dans les séries, de 8 à 53 % [2,7,12,30,38,47]. Aucune étude prospective ou rétrospective d’instabilités rotuliennes n’a pu évaluer le risque d’arthrose après luxation de la patella. En revanche, dans toutes les séries de prothèses fémoro-patellaires, il existe toujours un pourcentage de patients ayant des antécédents de luxation de la patella. Les corrélations entre la biomécanique et les anomalies anatomiques de l’articulation fémoro-patellaire permettent d’apporter des hypothèses pathogéniques.
Luxation
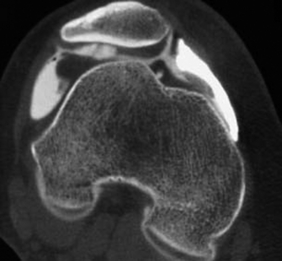
Le traumatisme, au moment de la luxation, entraîne des lésions du cartilage rotulien, avec parfois de véritables fractures articulaires de la face médiale de la patella et/ou des lésions en miroir sur la facette externe de la trochlée, voire sur la surface articulaire du condyle externe. Ces lésions de passage sont plus fréquentes lorsque la dysplasie de trochlée est peu marquée, car il faut une énergie plus importante pour engendrer une luxation, avec par conséquent des contraintes fémoro-patellaires plus importantes. Les lésions cartilagineuses se retrouvent principalement au niveau de la patella si la dysplasie de trochlée est très marquée (figure 2).
Alignement du système extenseur
Le mauvais alignement du système extenseur est très largement décrit dans la littérature anglo-saxonne, avec un angle Q trop fermé ou une baïonnette de la partie terminale de l’appareil d’extension. La quantification de l’alignement rotulien par la mesure de la distance entre la ligne de fond de la trochlée et le centre de la tubérosité tibiale antérieure (TA-GT) est plus précise et plus reproductible. Une valeur élevée supérieure à 20 mm correspond à une augmentation du vecteur luxant de la patella [20]. Les pics de pression sont alors très élevés, appliqués sur le versant externe de la trochlée et la facette externe de la patella.
Dysplasie de la trochlée et de la patella
• dans le plan sagittal : la proéminence globale de la trochlée, en particulier dans des dysplasies sévères de stade B ou D, crée un conflit entre patella et trochlée lors de chaque flexion. Elle augmente la résultante des forces de compression rotulienne, d’autant plus que le genou est plus fléchi, à l’inverse de l’intervention de Maquet (avancement de la tubérosité tibiale antérieure [TTA]), qui la diminue ;
• dans le plan horizontal : l’asymétrie des deux versants trochléens dans les dysplasies de type B, C ou D entraîne une bascule latérale permanente de la patella, accentuant la répartition asymétrique des pressions fémoro-patellaires. La patella, souvent plate, répond à la surface bombée de la facette externe de la trochlée dysplasique, avec un pic de contrainte majeur sur le cartilage rotulien (figure 3). La cinématique de la patella est perturbée, avec des déplacements médiolatéraux erratiques [6], qui modifient eux aussi la répartition des pressions sur les surfaces articulaires.
Arthrose fémoro-patellaire primitive
Cette étiologie représentait 49 % des arthroses fémoro-patellaires isolées [24].
Ces deux populations, arthrose sur instabilité et arthrose primaire, sont proches sur le plan anatomique, puisque l’on retrouve dans chacune des deux une dysplasie de la trochlée dans 78 % des cas, mais elles diffèrent par leur anamnèse, qui comporte ou non un (des) antécédent(s) de luxation de la patella. Ces deux populations diffèrent aussi par leur évolution à long terme. Dans la population sans antécédent de luxation, l’évolution se fait plus fréquemment vers une arthrose fémorotibiale que dans celle avec antécédents d’instabilité, et la différence est statistiquement significative [5]. Cette donnée est fondamentale pour le choix thérapeutique.
Diagnostic différentiel
Arthrose fémoro-patellaire interne après excès de médialisation [19]
Au niveau du genou pathologique, les données radiographiques sont caractéristiques. Sur la vue axiale, il existe un conflit interne, avec une diminution de l’épaisseur de l’interligne. Le bilan doit être complété par un scanner rotulien sur lequel on recherchera une distance TA-GT faible, entre 0 mm et 5 mm, voire négative. Il faut la comparer à la distance TA-GT controlatérale, habituellement comprise entre 15 mm et 20 mm. L’arthroscanner permet de quantifier le pincement cartilagineux interne, de même que l’épaisseur de cartilage restant au fond de la trochlée, sur la berge externe et sur la facette externe de la patella. Il faut apporter une attention particulière à la mesure de la hauteur rotulienne, car une patella basse peut être associée à cette hypermédialisation, et elle devra être corrigée lors de la latéralisation de la TTA [19].
Patella basse
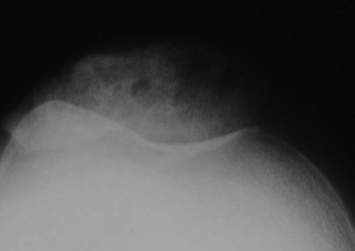
Elle se traduit cliniquement par des douleurs d’origine rotulienne avec des sensations de brûlure, de genou comme « serré dans un étau ». Elles sont permanentes et accentuées à l’effort. Ce sont toujours des patients multiopérés dont les suites opératoires ont été difficiles et douloureuses. Parfois, un diagnostic d’algodystrophie a été porté. Sur la radiographie de profil, l’index rotulien selon Caton-Deschamps est inférieur ou égal à 0, 6. Sur la vue axiale à 30° de flexion, la patella a un aspect tout à fait spécifique, avec une disparition complète de l’interligne articulaire. C’est une image construite par la superposition de la patella abaissée et de la trochlée (figure 4) : l’image « en coucher de soleil [18] ». Le diagnostic est établi par la confrontation de l’incidence de profil avec mesure de l’index avec l’incidence axiale.
Description clinique de l’arthrose fémoro-patellaire isolée
L’arthrose fémoro-patellaire est longtemps bien supportée. Les signes de début sont très dépendants de l’étiologie [5] et l’anamnèse est fondamentale pour la déterminer. Le patient a-t-il eu des luxations ? Un traumatisme avec fracture ? Des antécédents chirurgicaux ? Cette étape est importante. C’est elle qui permet de déterminer le type d’arthrose. En effet, une fois l’arthrose installée, les signes sont identiques quelle que soit l’étiologie. Aux douleurs peuvent s’associer des phénomènes d’instabilité d’origine réflexe, par inhibition nociceptive du quadriceps. Ils sont différents des phénomènes d’instabilité mécanique (luxations), qui disparaissent progressivement avec l’apparition de l’arthrose. Ces phénomènes d’instabilité d’origine réflexe surviennent lors de la marche et non lors de l’activité sportive. On retrouve fréquemment des sensations d’accrochage ou des pseudoblocages dus aux irrégularités du cartilage et aux nombreux ostéophytes rotuliens et trochléens qui entrent en conflit et entraînent des irrégularités de la cinématique au cours de la flexion.
Dans la série du symposium de la SOFCOT [5], les activités au cours desquelles l’articulation fémoro-patellaire est fortement sollicitée étaient très altérées. La montée et la descente des escaliers se faisaient marche par marche (asymétriquement) dans 65 % des cas et 15 % des patients n’empruntaient plus les escaliers ; 92 % avaient besoin d’une aide pour se relever d’une chaise et 88 % avaient des difficultés pour s’accroupir. Le retentissement sur la marche en terrain plat était également important, puisque 80 % avaient un périmètre de marche inférieur à 1 km.
L’évolution clinique et radiologique est lente puisqu’il faut en moyenne 18 ans pour passer du stade I au stade IV. Dans la série de Guilbert [25], il y avait 90 % de patients non opérés à 9 ans de recul.
Analyse radiographique
Radiographies standard
• Radiographie de face en position « schuss » : elle permet de déceler une modification précoce de l’interligne fémorotibial et ainsi d’éliminer une arthrose fémorotibiale qui sortirait du cadre de l’arthrose fémoro-patellaire isolée.
• Radiographie de profil en charge à 20° de flexion avec un alignement parfait des condyles postérieurs (contrôlé à l’aide d’une fluoroscopie). On analysera sur ce cliché :
– l’interligne fémorotibial et sa hauteur (équivalent du schuss sur le profil) ;
– le centrage du tibia par rapport au fémur (éventuelle translation tibiale antérieure ou postérieure) ;
– la forme de la trochlée, à la recherche d’une dysplasie (classification de Dejour) [17] et d’ostéophytes (figure 5) ;
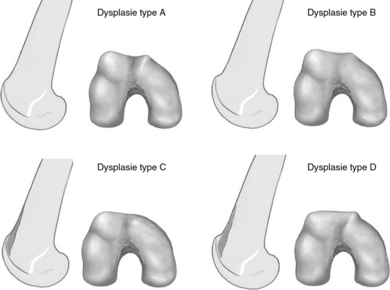
Figure 5 Classification des dysplasies de trochlée (D. Dejour).
Stade A : signe du croisement, trochlée peu profonde. Stade B : signe du croisement, éperon sus-trochléen : proéminence de la trochlée. Stade C : signe du croisement, double contour qui descend en dessous du croisement. Stade D : combinaison des stades B et C.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree