Technique du traitement arthroscopique des conflits fémoroacétabulaires
Arthroscopic treatment of femoroacetabular impingement: techniques review
Abstract – Arthroscopic treatment of femoroacetabular impingement: techniques review
Introduction
Les travaux de R. Ganz et de son équipe ont précisé le concept de conflit fémoroacétabulaire (CFA) et sa place dans le groupe des coxopathies mécaniques génératrices d’arthrose précoce [10]. La compréhension du mécanisme pathogène a permis d’établir les bases du traitement chirurgical chez l’adulte avec pour objectif le soulagement des symptômes et la prévention de la dégradation arthrosique [1,18]. La technique de référence qui vise à corriger les dysmorphies osseuses causales et à traiter les lésions articulaires consécutives a d’abord été réalisée à l’aide d’une luxation chirurgicale [9,18]. D’autres techniques moins invasives reprenant les mêmes principes, dont l’approche sous contrôle arthroscopique, ont été développées en parallèle.
Les premiers résultats validant le traitement sous arthroscopie du CFA ont été rapportés par Sadri en 2004, dans une étude comparative avec le traitement par luxation chirurgicale [25]. L’auteur y a proposé une technique arthroscopique dans laquelle la correction des anomalies osseuses s’effectue sous traction grâce à un distracteur original à fiches intraosseuses juxta-articulaires [26]. En 2005, Sampson a décrit une technique d’ostéoplastie endoscopique avec une approche plus conventionnelle à l’aide d’une table de traction standard [27]. Ce mode opératoire, qui reprend les principes classiques d’entrée dans une hanche décoaptée sous traction, s’est rapidement développé [22,23]. Une autre approche consiste à débuter l’intervention en pénétrant dans la partie de l’articulation accessible sans traction. Par cette voie, une capsulotomie peut être effectuée avant d’appliquer la traction [11]. Dans cet exposé, nous évoquerons les différentes options d’installation et d’exposition envisageables. Quels que soient les choix retenus, des séquences techniques communes s’imposeront lors de la réalisation des gestes thérapeutiques. Nous en décrirons les caractéristiques principales et les particularités.
Rappels
Anatomie arthroscopique
Depuis la description proposée par Dorfmann et Boyer, il est habituel de diviser la hanche en deux compartiments [6]. Le compartiment périphérique (CP) est accessible sans traction. Il comprend la portion intracapsulaire du col et la partie externe de la tête fémorale située latéralement par rapport au bord libre du labrum. La synoviale tapisse la capsule et son renflement annulaire médian (zone orbiculaire). Elle forme au niveau du col des replis dont le plus remarquable, à son bord inférieur, est représenté par le repli pectinéofovéal. Le compartiment iliofémoral, plus communément dénommé compartiment central (CC), correspond à l’espace virtuel situé entre les surfaces articulaires acétabulaires et fémorales. Son ouverture est rendue possible par une traction exercée entre le fémur et le bassin, qui donne accès à la face médiale du labrum, aux surfaces cartilagineuses semi-lunaires et à la synoviale de l’arrière-fond acétabulaire. La partie supérieure de la tête fémorale en zone de charge et le ligament rond (ligament teres ou ligament de la tête fémorale) sont également accessibles dans cet espace.
Planification des gestes à effectuer : évaluation préopératoire
Le diagnostic d’un conflit de hanche peut être posé à l’issue de l’examen clinique et du bilan radiographique standard complété d’un profil axial [10]. Ces clichés permettront de classer les conflits en type came, pince ou mixte et donc de planifier plus ou moins précisément les gestes d’ostéoplastie à effectuer [12,21] L’imagerie secondaire (arthro-IRM/CT) [figure 1] avec coupes radiaires pourra affiner le diagnostic en objectivant une asphéricité fémorale méconnue des clichés standard [8]. Un déroulé dynamique du col fémoral sous fluoroscopie, en début d’intervention, pourra compléter cette évaluation morphologique sur le versant fémoral. La topographie des ostéoplasties et leur profondeur peuvent donc être estimées à ce stade, mais plus précisément au niveau fémoral qu’acétabulaire [12].
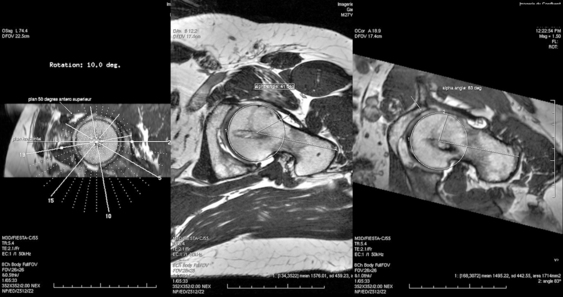
Figure 1 Arthro-IRM préopératoire d’un conflit par effet came secondaire à une séquelle d’épiphysiolyse.
Collection H. Redon, J.E. Gédouin.
Options d’installation et d’approche endoscopique de la hanche
Installations
Plusieurs types d’installation peuvent être utilisés (figure 2). Leur choix sera influencé par des préférences individuelles ou des options techniques. On peut retenir en faveur du décubitus latéral le meilleur dégagement du relief trochantérien qui facilite la réalisation des voies péritrochantériennes, notamment chez les patients obèses. Avec cette installation, il est possible d’utiliser plusieurs modes de distraction avec ou sans appui périnéal (figures 2b à 2d). L’installation du patient est plus simple en décubitus dorsal. L’utilisation d’une contre-traction stabilise le bassin sur le support périnéal large en mousse, qui est décalé pour favoriser l’appui ischiatique et limiter le risque de compression périnéale (figure 2a).
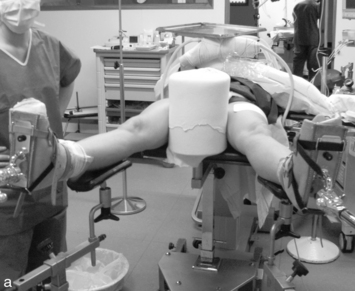
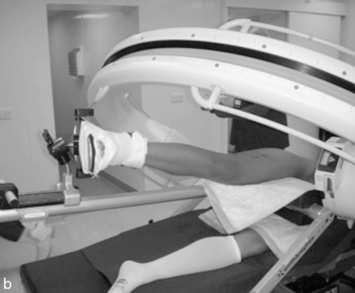
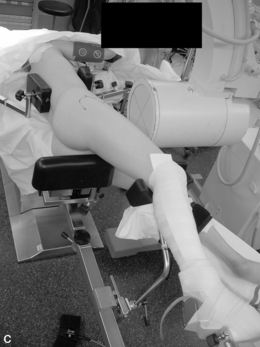
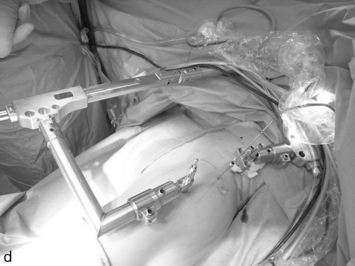
Figure 2 Différentes installations utilisables.
c. Décubitus latéral avec appui fessier. d. Décubitus latéral avec distracteur invasif.
D’après Simpson J, Sadri H, Villar R. Hip arthroscopy technique and complications. Orthop Traumatol Surg Res 2010 ; 96S : S287–95. : D’après Gédouin JE, Duperron D, Langlais F, Thomazeau H. Update to femoroacetabular impingement arthroscopic management. Orthop Traumatol Surg Res 2010 ; 96 : 222-7.
Voies d’abord et rapports anatomiques
Plusieurs traités ont fait la synthèse des voies d’abord classiquement utilisées avant l’ère du traitement du CFA [4,6]. Ainsi, on peut décrire trois groupes de voies d’abord selon leur situation anatomique : les voies péritrochantériennes, plus en avant les voies antérolatérales, puis les voies antérieures (figure 3).
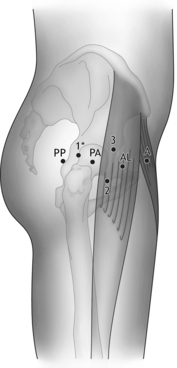
Byrd et al. [2] ont étudié les rapports anatomiques entre les voies péritrochantériennes de Glick [13], la voie antérieure de Johnson [16] et les éléments vasculonerveux de voisinage. La voie péritrochantérienne antérieure se situe au niveau de l’angle antérosupérieur du grand trochanter. C’est la voie habituellement première pour accéder au CC, car c’est la plus éloignée des éléments vasculonerveux (figures 3 et 4). La tangente au bord postérieur du grand trochanter représente la limite postérieure de sécurité. Plus en arrière chemine le nerf sciatique. La réalisation sur cette ligne de la voie péritrochantérienne postérieure s’effectuera hanche en extension et rotation neutre ou légèrement externe pour maintenir le nerf éloigné. L’intersection entre la ligne verticale passant par l’épine iliaque antérosupérieure et sa perpendiculaire passant par le sommet du grand trochanter définit le point d’entrée de la voie antérieure.
Son utilisation est débattue en raison de la proximité et des fréquentes variations anatomiques du nerf cutané latéral fémoral (NCLF). D’après les observations de Byrd, cette voie doit traverser le sartorius en plein corps pour rester en dedans de la branche fémorale, la plus médiale du NCLF. La proximité sera d’autant plus grande avec le nerf que l’on cherche à rester à distance du paquet vasculonerveux fémoral situé plus en dedans. La branche glutéale du NCLF s’écarte latéralement et suffisamment haut pour ne pas être menacée. En revanche, la branche fémorale plus proche chemine régulièrement le long du bord latéral du sartorius et peut croiser le bord externe tenseur du fascia lata (TFL) [24]. Ainsi, la marge de sécurité offerte par cette voie semble d’autant plus réduite que le repérage palpatoire des muscles est malaisé. De ce fait, il semble plus sûr de rester éloigné latéralement du bord antérieur du TFL. On y parvient à l’aide de la voie proposée par Dorfmann et Boyer, située au milieu de la zone antérolatérale (figure 3) et dirigée en profondeur vers le compartiment périphérique [5,6]. Nous utilisons dans cette zone une voie plus distale et latérale (voie 2, figure 3). Cette voie essentiellement instrumentale chemine à travers les fibres charnues du TFL et du muscle droit fémoral avant de transfixier la capsule. Notre voie arthroscopique première et principale est située en regard du sommet du grand trochanter ou légèrement en avant (voie 1, figure 3). Elle traverse successivement le tractus iliotibial, le moyen fessier puis la capsule en direction du CP. Une troisième voie en zone antérolatérale haute (voie 3, figure 3) peut être utilisée occasionnellement. Cette voie, qui offre un meilleur angle d’attaque pour le rebord acétabulaire antérosupérieur, doit en proximal rester proche du sommet de l’acétabulum pour ne pas menacer la branche glutéale du NCFL ou les branches terminales du nerf glutéal supérieur.
Historiquement, les voies péritrochantériennes combinées à la voie antérieure servaient d’accès au compartiment central et les voies antérolatérales au compartiment périphérique. C’est le développement du traitement du CFA avec ses gestes de plus en plus complexes qui, en imposant la réalisation d’une capsulotomie, a fait évoluer ce schéma. La mobilisation des instruments ainsi facilitée a permis la réduction du nombre de voies. Deux entrées cutanées infracentimétriques (voies 1 et 2, figures 3 et 4) peuvent suffire, en accédant aux deux compartiments, à traiter la majorité des CFA sous arthroscopie.
Options techniques et gestes thérapeutiques
Accès premier au compartiment central
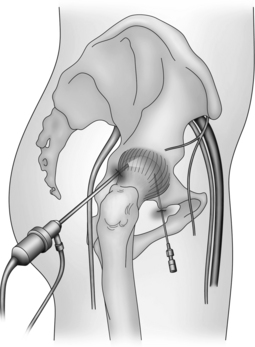
Cette technique d’accès à la hanche toutes indications confondues est la plus diffusée, pour des raisons historiques. Le patient est installé indifféremment en décubitus dorsal ou latéral. Un vecteur de traction facilitant la décoaptation coxofémorale a été proposé par Byrd et al. [3]. La hanche est placée en abduction et rotation interne avec une extension nulle pour éviter un étirement excessif du nerf sciatique. Certains auteurs ajoutent jusqu’à 20° de flexion pour détendre les ligaments iliofémoraux et faciliter la distraction [4,22,23]. Philippon et al. y associent, sous traction, une manœuvre d’adduction et de rotation interne maximale [22]. Une rachianesthésie avec un bloc moteur efficace peut être pratiquée. Sous anesthésie générale, le relâchement musculaire doit être favorisé par l’utilisation de curare. La traction est ensuite exercée pour permettre une décoaptation autorisant au minimum le passage d’une aiguille canulée. Ce geste a pour objectif de supprimer le vide articulaire, souvent matérialisé par un croissant clair sur le contrôle fluoroscopique (figure 5). Le bon placement de l’aiguille est fondamental. Elle doit se situer dans la moitié inférieure de l’interligne pour éviter de transfixier le labrum, le biseau vers le bas pour glisser en cas de contact avec le cartilage de la tête fémorale. Une résistance élevée au passage de l’aiguille peut être un autre élément indiquant une transfixion labrale et conduire à reprendre le geste [28].
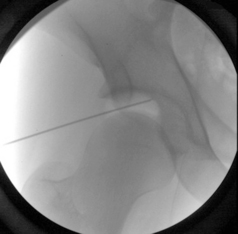
Le croissant clair matérialise le vide articulaire.
D’après Simpson J, Sadri H, Villar R. Hip arthroscopy technique and complications. Orthop Traumatol Surg Res 2010 ; 96S : S287–95.
L’annulation de l’effet ventouse peut entraîner à elle seule un gain d’ouverture articulaire suffisant pour le passage des dilatateurs capsulaires et la mise en place de l’arthroscope. Parfois, un supplément de traction est nécessaire. Lorsque la vue du compartiment central est satisfaisante, la seconde voie d’abord est alors réalisée sous contrôle arthroscopique. Si la première voie péritrochantérienne est trop antérieure pour la zone à traiter, la seconde sera souvent plus postérieure pour obtenir suffisamment de recul visuel par rapport à la zone à traiter. Selon les auteurs, une troisième voie péritrochantérienne [23] ou antérieure [2] peut être utilisée. Deux voies sont suffisantes pour Philippon et al. [22] : une première péritrochantérienne moyenne (ou supérotrochantérienne) et une seconde antérieure. Dans tous les cas, il convient de s’assurer que la voie arthroscopique est à une distance suffisante de la voie instrumentale pour assurer la bonne exploration visuelle et palpatoire du CC. Le bilan lésionnel est alors effectué. Si la lésion est limitée et bien placée par rapport aux voies d’abord, un simple geste de débridement localisé pourra être réalisé sans capsulotomie. Dans la grande majorité des cas, la mobilité des instruments est insuffisante pour accéder à toute la lésion et la capsule est alors sectionnée à la demande. Cette capsulotomie, de réalisation technique relativement facile, peut être effectuée à l’aide d’un bistouri arthroscopique, d’une électrode de radiofréquence, voire d’un shaver. Elle est complétée par une capsulectomie partielle pour faciliter l’exposition, si la réalisation d’une acétabuloplastie avec ou sans réinsertion du labrum est indiquée.
Si une fémoroplastie est envisagée, l’accès au CP est ensuite nécessaire. Si la capsulectomie a été étendue latéralement, elle peut permettre le passage direct du CC au CP avec les mêmes voies d’abord. Dans le cas contraire, une ou deux voies spécifiques supplémentaires sont réalisées en reprenant le plus souvent un des orifices cutanés existants [23]. Cet accès au CP s’effectue traction relâchée et hanche fléchie pour ouvrir au maximum l’espace capsulaire antérieur.
Une variante technique a été proposée par Sampson qui, pour accéder au CP, réalise une capsulotomie de dehors en dedans en plaçant son arthroscope en position extracapsulaire au niveau de la jonction tête-col fémoral [27]. Elle implique la création d’une chambre de vision aux dépens des fibres musculaires contiguës à la capsule.
L’accès premier au compartiment central impose donc d’appliquer la traction avant la réalisation des voies d’abord. La traction ne sera diminuée qu’une fois la capsulotomie réalisée. Si l’espace articulaire est suffisamment large, l’accès est relativement aisé, mais le seul contrôle radioscopique n’éliminera pas les risques de lésions iatrogènes du labrum ou du cartilage. L’artifice de la capsulotomie par voie extracapsulaire a été proposé pour accéder de façon plus sécurisée au CC [14]. Cette technique, plus agressive sur les fibres musculaires environnantes, peut également être utile dans les cas où la décoaptation apparaît insuffisante malgré une forte traction.
Les complications potentielles dues aux pressions sur l’appui périnéal peuvent être évitées grâce à l’utilisation d’un distracteur invasif (Da Rold Medical®) [figure 2d]. Son utilisation présente un certain nombre d’avantages : meilleur couple de traction du fait de zones d’ancrage directes et rapprochées sur les segments osseux juxta-articulaires, possibilité de dégager plus facilement la tête fémorale pour traiter des zones habituellement peu accessibles et moins d’inquiétude due au facteur temps lors de la courbe d’apprentissage. En revanche, la pose de l’appareillage est, tout du moins au début, techniquement exigeante et donc consommatrice de temps opératoire. Le passage transmusculaire des fiches de fixation peut être source de douleurs postopératoires supplémentaires. Enfin, le surcoût très significatif induit en France par le non-remboursement des fiches s’avère problématique, notamment en pratique libérale.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree