Chapitre 1. Bronchiolite aiguë du nourrisson
Vincent Gajdos and Nicole Beydon
Introduction
Définition
La bronchiolite est une inflammation bronchiolaire, d’origine virale, dont le diagnostic, avant tout clinique, repose sur la présence de symptômes secondaires à l’obstruction de la lumière bronchiolaire.
Pathogènes impliqués
L’agent infectieux le plus communément retrouvé (50 à 80 % des cas) est le virus respiratoire syncytial (VRSVirus respiratoire syncytialpathogènes impliqués, bronchiolite aiguë du nourrisson et), mais d’autres virus (métapneumovirus humain, virus parainfluenza, rhinovirus) peuvent être à l’origine de cette maladie, et il a également été décrit des co-infections. Il ne semble pas que le type de virus influe sur la gravité de la maladie, pas plus que la présence de co-infections. Le rhinovirus a peut-être un rôle particulier comme facteur déclenchant d’exacerbations chez les nourrissons et les enfants asthmatiques.
Épidémiologie
Bronchiolite aiguë du nourrissonépidémiologieLa recherche du virus en cause n’a aucun intérêt pour la pratique clinique, car le type de virus en cause ne peut pas aider au choix des modalités de prise en charge. L’identification virale ne se conçoit que dans le cadre d’études, notamment épidémiologiques (fig. 1.1, 1.2), ou de situations cliniques particulières, ou encore pour certains services d’hospitalisation dans lesquels les nourrissons porteurs de VRS sont regroupés. Les études épidémiologiques montrent qu’un nourrisson sur trois infectés par le VRS développe une bronchiolite, les deux autres ayant une rhinopharyngite parfois accompagnée d’une bronchite simple à VRS. Une étude nord-américaine récente a estimé que la bronchiolite du nourrisson était responsable d’un taux de 17 hospitalisations, 55 consultations aux urgences et 132 consultations ambulatoires pour 1000 enfants âgés de moins de 6 mois. La mortalité est extrêmement faible puisqu’on estime qu’il y a chaque année aux États-Unis moins de 400 décès liés à une bronchiolite du nourrisson, dont la plupart surviennent chez des nourrissons âgés de moins de 6 mois, qui ont des antécédents de prématurité ou de pathologie cardiologique sous-jacente.
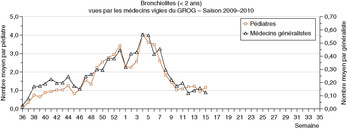 |
| Fig. 1-1 Source : http://www.grog.org/ |
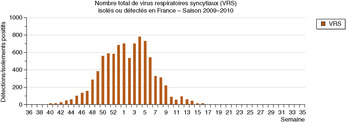 |
| Fig. 1-2 Source : http://www.grog.org/ |
La maladie est notée plus fréquente entre l’âge 2 et 8 mois, et plus précisément, il a récemment été identifié que les enfants âgés de 4 mois au moment du pic épidémique avaient plus de risque de développer une bronchiolite que les nourrissons plus jeunes ou plus âgés, et ce même après ajustement sur des facteurs confondants comme le terme, le sexe, le poids, le tabagisme maternel (fig. 1.3).
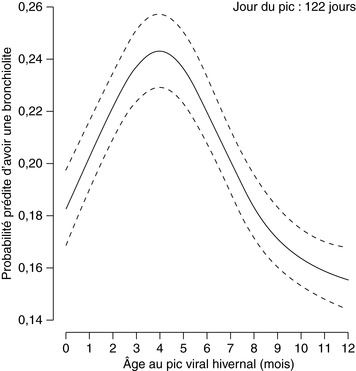 |
| Fig. 1-3 Reproduit avec l’autorisation de l’American Thoracic Society. Wu P, Dupont WD, Griffin MR, et al. Evidence of a causal role of winter virus infection during infancy in early childhood asthma. American Journal of Respiratory and Critical Care Medicine 2008; 178 : 1123–29. Official Journal of the American Thoracic Society, Diane Gern, Publisher. |
L’évolution de l’épidémie de bronchiolite est stéréotypée dans l’année, avec un début progressif mi-octobre, évoluant vers un pic en décembre. Ce pic est souvent interrompu par les congés de fin d’année qui diminuent la circulation du virus, puis il reprend en début d’année (fig. 1.1) pour diminuer progressivement jusque vers la fin du mois de février. La semaine du pic épidémique peut varier de manière minime d’une année à l’autre. Il existe également une variation de la date du pic épidémique dans l’espace, celle-ci étant plus précoce au nord qu’au sud de la France (fig. 1.4). Enfin, la prévalence de la bronchiolite en France semble avoir augmenté de façon importante à la fin du siècle dernier, bien que les études épidémiologiques soient parfois difficiles à comparer (définition non consensuelle, exhaustivité du recueil des formes peu sévères, etc.). Les causes de cette augmentation ne sont pas connues.
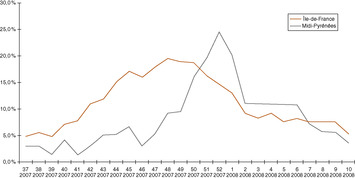 |
| Fig. 1-4 Source : réseau Oscour (InVS/CCA). |
Physiopathologie
Bronchiolite aiguë du nourrissonphysiopathologieLa bronchiolite aiguë virale est une présentation clinique originale et spécifique à l’âge nourrisson de l’infection virale par un virus au tropisme respiratoire. En effet, chez l’enfant plus grand et l’adulte, les virus incriminés dans la bronchiolite aiguë du nourrisson sont responsables annuellement de rhinites, de rhinopharyngites voire de bronchites, et les crises d’asthme viro-induites sont possibles sur terrain prédisposé. La question se pose alors des spécificités du nourrisson à l’origine de cette forme clinique d’infection virale.
On sait depuis les travaux de Welliver que plus le taux d’immunoglobulines E (IgE) anti-VRS est élevé dans le sang et dans les sécrétions respiratoires, plus la bronchiolite est sévère. Par la suite, les dosages de médiateurs de l’inflammation ont confirmé qu’une balance entre activité des lymphocytes Th2 et activité des lymphocytes Th1 déséquilibrée en faveur des LTh2 était liée aux manifestations sifflantes viro-induites du nourrisson. Il semble donc qu’une réaction immunitaire particulière à l’infection virale favorise la réaction inflammatoire bronchiolaire chez certains nourrissons. Par ailleurs, les conséquences de cette atteinte sont rapidement visibles cliniquement, et ce pour plusieurs raisons :
• les bronchioles du nourrisson sont le siège d’une inflammation avec œdème, hypersécrétion et desquamation épithéliale à laquelle s’associe un bronchospasme plus ou moins intense. Ces phénomènes sont à l’origine d’une obstruction des voies aériennes distales;
• certains nourrissons (garçons, exposés au tabagisme passif in utero) auraient des voies aériennes plus étroites de façon constitutionnelle, ce qui majore, chez eux, les risques d’obstruction en cas d’atteinte des plus petites voies aériennes;
• le nourrisson a un thorax de forme plutôt ronde avec des côtes horizontales (comparé au thorax aplati dans le sens antéropostérieur avec côtes obliques en bas et en dehors du grand enfant). Le diaphragme qui s’insère sur le pourtour inférieur du thorax est de ce fait aplati, avec, à chaque mouvement respiratoire, une course du dôme diaphragmatique faible sans aucune réserve en cas de détresse respiratoire. Ce phénomène est majoré par la qualité des fibres musculaires diaphragmatiques du nourrisson qui sont majoritairement des fibres de type II à contractions rapides et fortes mais à faible capacité oxydative, donc fatigables, contrairement au grand enfant qui a une majorité de fibres musculaires de type I aux propriétés inverses;
• la compliance du système thoracopulmonaire du nourrisson est élevée (thorax mou), rendant peu efficaces les mouvements respiratoires amples effectués lors d’une obstruction des voies aériennes, par mauvaise transmission de la dépression intrapleurale aux voies aériennes intrathoraciques.
La bronchiolite est donc une réaction immunologique particulière sur un terrain ayant une mécanique ventilatoire à risque.
Clinique
Présentation clinique
Bronchiolite aiguë du nourrissoncliniqueLe diagnostic de bronchiolite aiguë du nourrisson ne pose aucun problème : il est porté chez un nourrisson âgé de moins de 2 ans devant la constatation, au décours d’une phase de rhinopharyngite, d’une toux sèche et de signes respiratoires prédominants sur le temps expiratoire avec freinage et sibilants, et éventuellement audibles à distance. Si l’auscultation met en évidence des râles crépitants, il s’agit d’un tableau de bronchioalvéolite. La détresse respiratoire occasionnée par la bronchiolite est de sévérité variable et il n’est pas rare de voir des nourrissons légèrement polypnéiques avec un tirage peu important mais de francs sibilants, ne pas être gênés pour finir leurs biberons, roses comme à l’habitude.
Facteurs de gravité
Bronchiolite aiguë du nourrissonfacteurs de gravitéLa sévérité de la détresse respiratoire s’apprécie sur :
• la fréquence respiratoire élevée selon l’âge (tableau 1.1);
| Limite supérieure | 1–2 mois | 2–12 mois | 12–24 mois |
|---|---|---|---|
| Fréquence respiratoire | 60 | 50 | 40 |
| Fréquence cardiaque | 160 | 140–160 | 120–140 |
• le tirage léger, modéré ou intense; il est localisé en inter- et sous-costal, en sus-sternal et sus-claviculaire; dans les formes sévères, il s’accompagne d’un battement des ailes du nez et d’une respiration paradoxale. Les irrégularités respiratoires sont d’une extrême gravité car elles signent l’épuisement du nourrisson. Celui-ci est souvent annoncé par la diminution des signes de rétraction précités et l’apparition d’une polypnée superficielle inefficace;
• la fréquence cardiaque élevée selon l’âge (tableau 1.1), la bradycardie est extrêmement inquiétante;
• la coloration du nourrisson : rose, pâle, cyanosé.
Les autres éléments de l’examen clinique évaluent le retentissement de la maladie :
• état général, qualité du sommeil et conscience;
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree








